3月27日に中医協資料がアップされていたので、まとめます。
前回の続きで、「2020 年度診療報酬改定に向けた検討項目と進め方:昨今の医療と関連性の高いテーマ」を取り上げたいと思います。(前回記事はこちらから)
medical-administrate.hatenablog.com
※ブログ内の元スライドは下記をご参照ください。
https://www.mhlw.go.jp/content/12404000/000493996.pdf
② 昨今の医療と関連性の高いテーマについて課題を整理
ア 患者・国民に身近な医療の在り方
- 患者にとって必要な情報提供や相談支援の在り方(診療計画書、明細書等)
- かかりつけ医機能とかかりつけ薬剤師・薬局機能の連携
- 紹介状なしの大病院受診時の定額負担 など
初診の外来診療の体制の整理について、「かかりつけ医・かかりつけ薬局との連携」「紹介状なしの大病院受診時の定額負担」などの論点が取り上げられており、特に急性期病院にとって重要なテーマですね。
急性期病院がどこまで外来機能を絞り込み、患者を受け入れるか、または地域医療機関と連携するか、各病院の状況に応じた経営判断が求められると思います。
イ 働き方改革と医療の在り方
- 医師等の働き方の見直しを踏まえた対応
- 業務の効率化の観点を踏まえた医師・看護師等の外来等の配置基準の在り方
- タスクシフト、タスクシェアの推進、チーム医療の推進等に係る取組 など
毎度おなじみの働き方改革ですね。
ICUの入院料など、医師の常勤配置が施設基準届出の根拠となっているものも多数存在しますので、その点が現実的な方向に見直されていくと思われます。
その他、医師が行っている業務の一部について他職種への権限移譲なども認められていくと予想されます。この点がどのように診療報酬に反映されるのか、事務職のみならず医療職の方も含めて多様な視点から見ていく必要がありそうです。
ウ 今後の地域づくり・街づくりにおける医療の在り方
- 今後の人口減少社会における医療体制の確保
- 地域医療構想の達成に向けた取組
- 医療機能の分化・連携、患者の状態に応じた取組
- 外来診療の提供体制
- 地域包括ケアシステムの構築に向けた取組
- 救急医療・災害医療・へき地医療対策等の評価 など
昨年は北海道や大阪での地震、中国地方での洪水などから、改めて災害医療の重要性がクローズアップされた一年でした。災害医療への備えは、言い方は悪いですが、平時では維持費しかかからない分野です。この点を診療報酬できちんと評価すること、逆に備えをしない医療機関にはマイナス査定をすることが、災害医療への備えを定着するうえで重要なのではと、個人的には考えます。
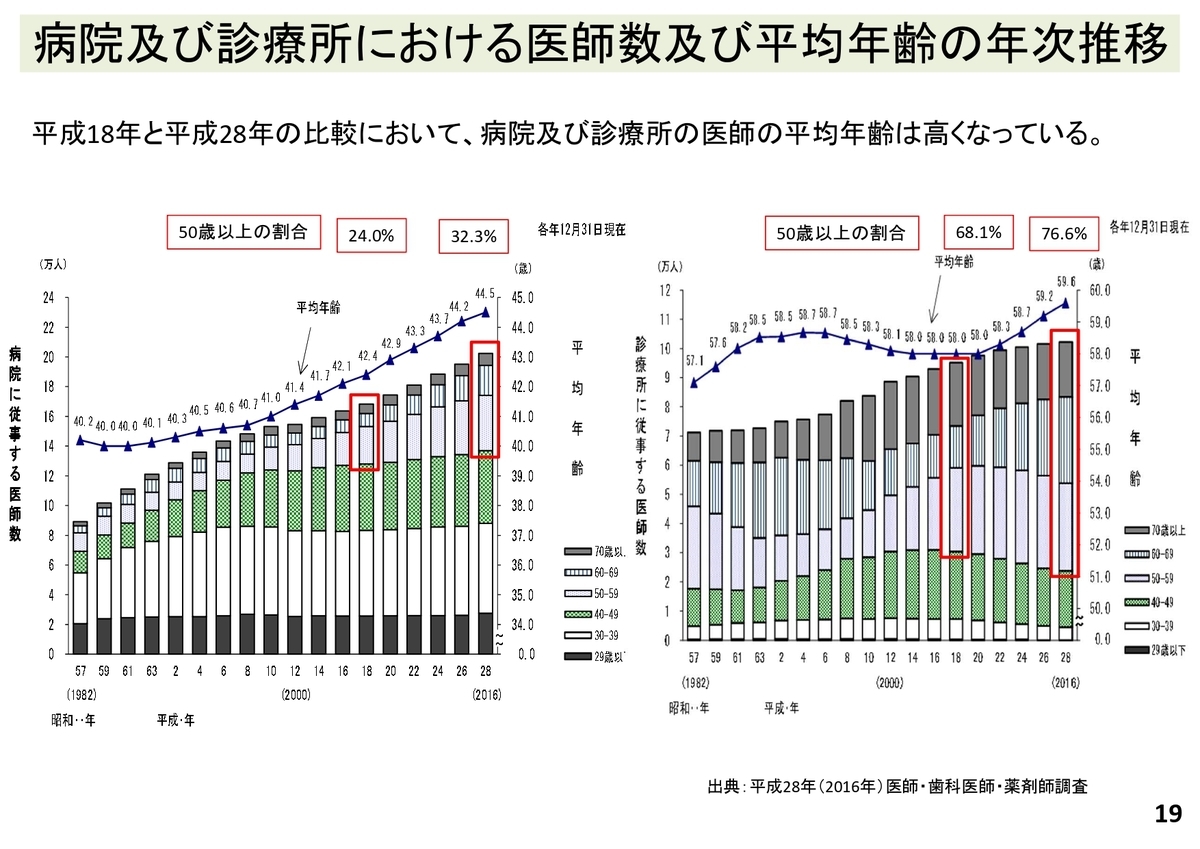
また、「今後の人口減少社会における医療体制の確保」の論点について、医師・看護師の平均年齢の年次推移なるデータが上がっていました。当たり前ですが、患者だけでなく医療者も高齢化していく社会になっていきますので、それに応じた診療体制を長期スパンで考えていくことが大切ですよね。

エ 新たなエビデンスやICT技術を踏まえた医療の在り方
- 新規医療技術への対応
- 新たなエビデンスを踏まえた医療の質の確保(診療ガイドライン、既収載の技術等の見直し等)
- 医療の質を高める研究の推進
- ICTやデータヘルスの利活用 など
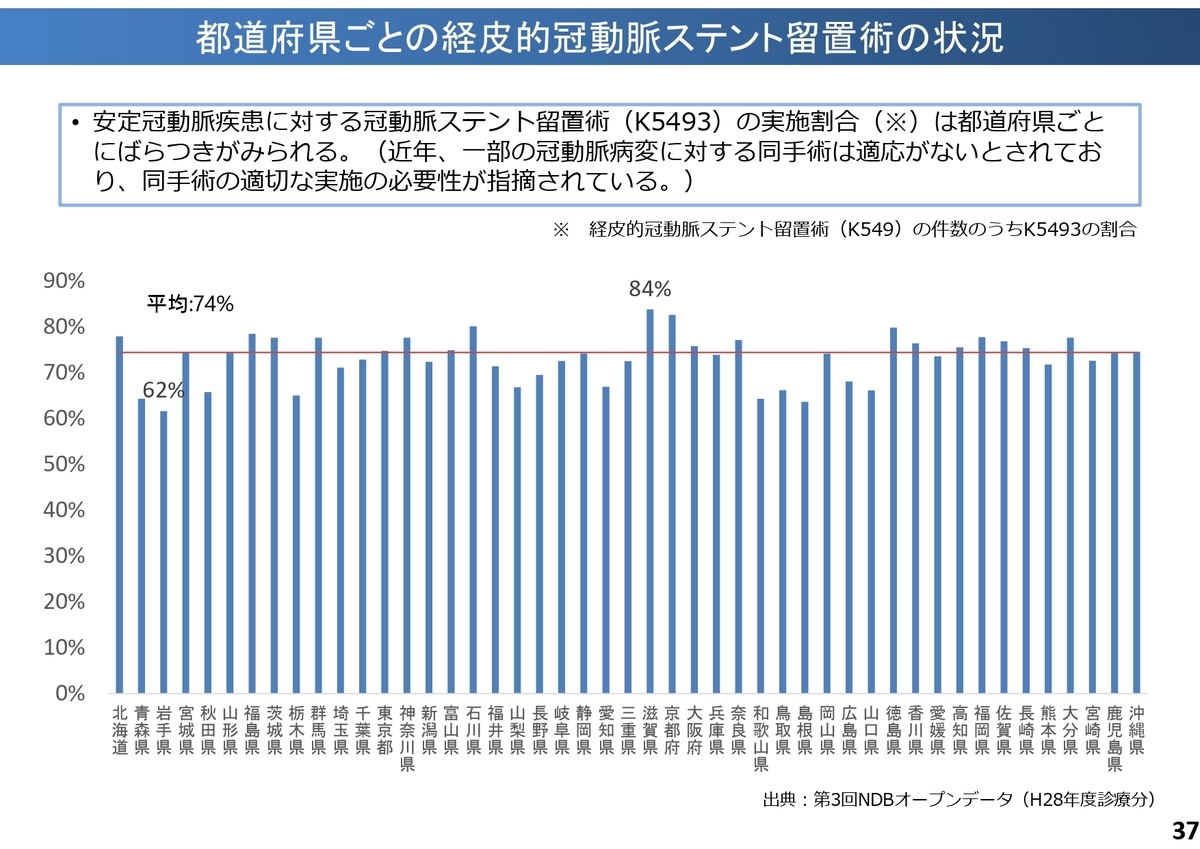
「新たなエビデンスを踏まえた医療の質の確保」として、経皮的冠動脈ステント留置術の例が紹介されています。
安定冠動脈疾患に対して待機的に施行する経皮的冠動脈インターベンションは、原則として術前の検査等により機能的虚血の存在が示されていることが算定要件となっています。しかし、都道府県ごとにその実施率を見るとばらつきが多くみられるようです。
このような具体例を踏まえつつ、特に高額な点数の手技については、エビデンスに基づき全国で標準的な治療が行われるよう、算定要件の厳格化・具体化がなされていくと予想できます。

オ 介護・障害者福祉サービス等と医療との連携の在り方
- 地域包括ケアシステムの構築に向けた介護サービスとの連携
- 地域移行・地域生活支援の推進
- 様々な依存症対策への対応 など
「地域医療構想」の実現に向けた取組の推進…とのことなのですが、中医協資料にアップされていた説明資料が細かすぎて、頭がフリーズしてしまいました。笑
一応、スライドだけ貼っておきます、、元気のある時に見直したいと思います。
カ 医薬品・医療機器等の適正な利用の在り方
- 多剤投与、重複処方等への対応
- 後発医薬品の使用促進
- フォーミュラリー等への対応
- 高額医療機器の共同利用の推進 など
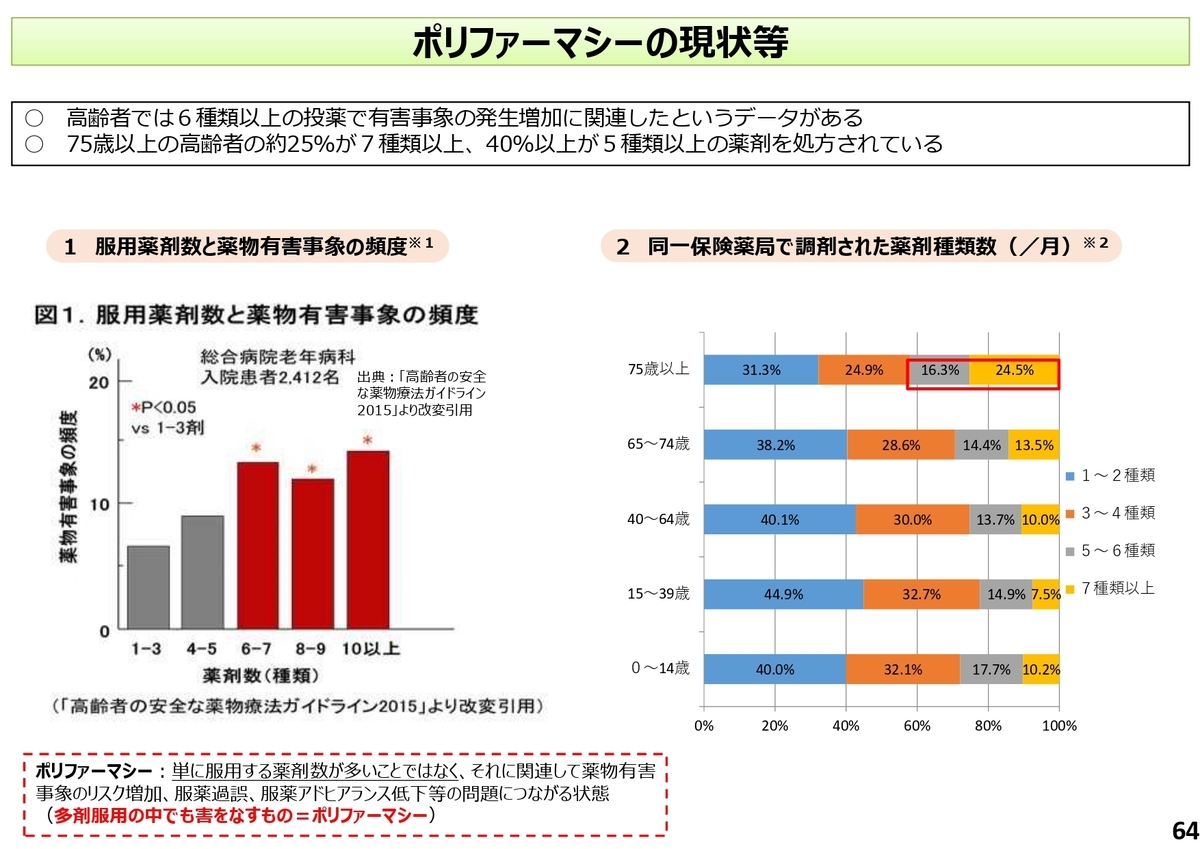
〇多剤投与、重複処方等(ポリファーマシー)への対応
「ポリファーマシー」とは、ざっくり言うと「多剤服用による患者さんへの悪影響」です。単に服用する薬剤数が多いことではなく、それに関連して薬物有害事象のリスク増加、服薬過誤、服薬アドヒアランス低下等の問題につながる状態のことを指します。
2018年度の改定からポリファーマシー解消の取り組みについて算定が可能(退院時に250点)になりました。
A250 薬剤総合評価調整加算(退院時1回) | 平成30年診療報酬点数表 | しろぼんねっと
しかし、手間に対して算定点数が少ないことによるインセンティブの低さに加え、一医療機関だけではなかなか解決ができない問題であり、難しい取り組みだなと感じます。
次回の改定以降でどのように変わっていくのか、引き続き注目していきたいですね。
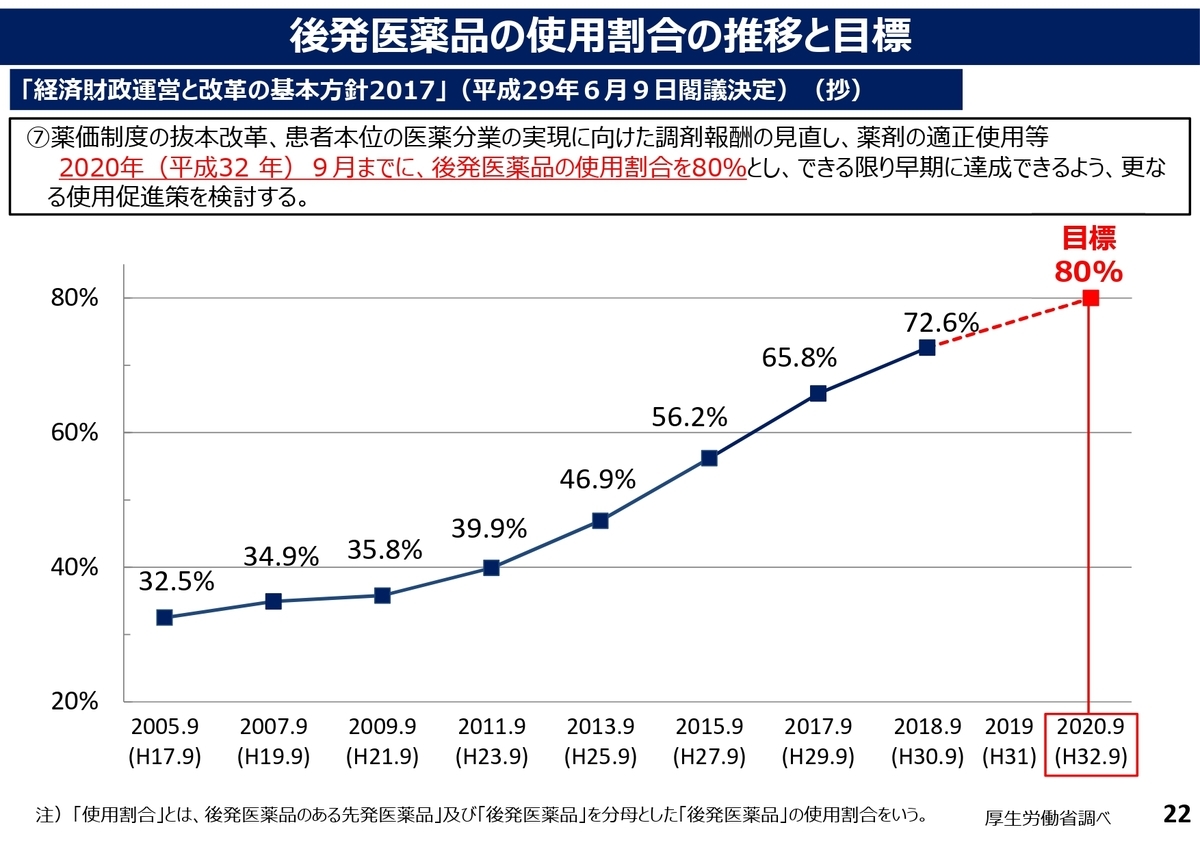
〇後発医薬品の使用促進
後発医薬品は、2020年(平成32 年)9月までに使用割合を80%とすることが目標とされています。この目標をできる限り早期に達成できるよう、更なる使用促進策を検討するとのことで、各医療機関における後発医薬品の使用促進の取り組みが評価されていくと予想されます。
〇高額医療機器の共同利用の推進
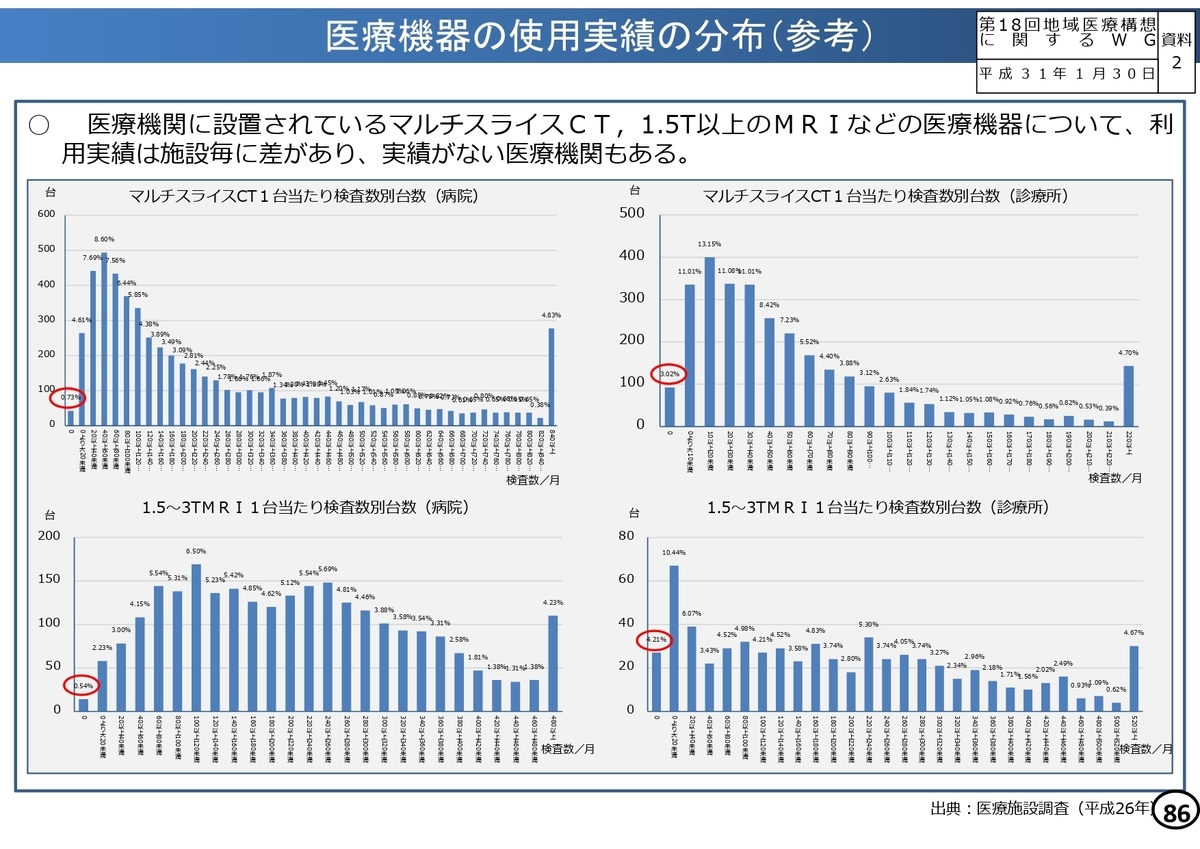
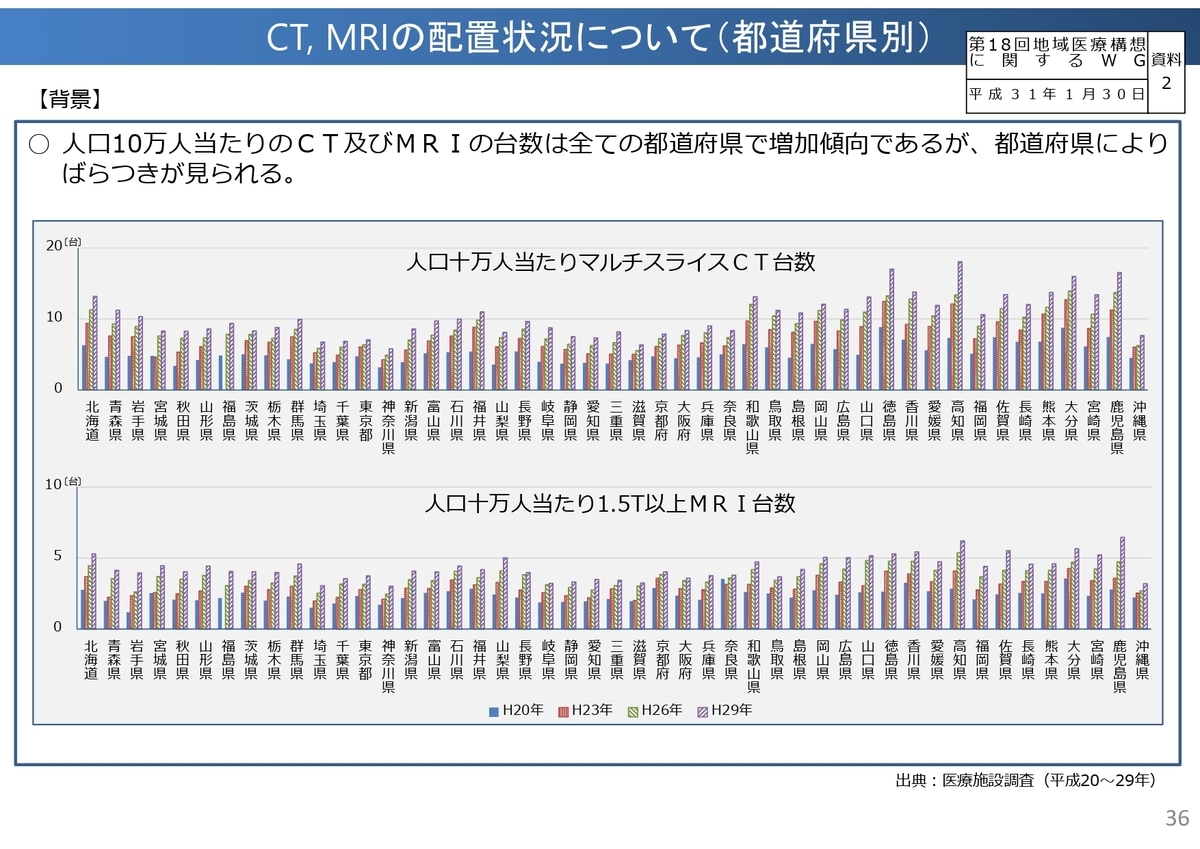
特にCT・MRIなどの高額医療機器について、設置されている医療機関別、都道府県別に大きなばらつきがあることが分かっています。
その解決策の一つとして「高額医療機器の共同利用」が挙げられており、これを推進する取り組みが実際に診療報酬でも評価されていく可能性は高そうですね。
--------------------------------
以上、二回に分けてお届けしました。
年度が替わると各論点に関する調査が活発化し、より具体的な現状のデータや対応案が出てくるでしょう。引き続きチェックし、次回の改定をイメージしていきたいと思います。