2020年度の診療報酬改定の議論に向けて、中医協で「患者の疾病構造や受療行動等を意識しつつ、年代別に課題を整理する」ということが行われています。
※年代別課題の概要は、前回記事のまとめをご参照ください。
medical-administrate.hatenablog.com
・乳幼児期から学童期・思春期
・周産期
が今回の中医協では議題として挙げられていましたので、各テーマでまとめをしたいと思います。今回のテーマは「乳幼児期から学童期・思春期」。
※中医協資料リンク:中央社会保険医療協議会 総会(第412回) 議事次第
乳幼児期~学童期・思春期に関する課題
乳幼児・小児医療の大きな流れ
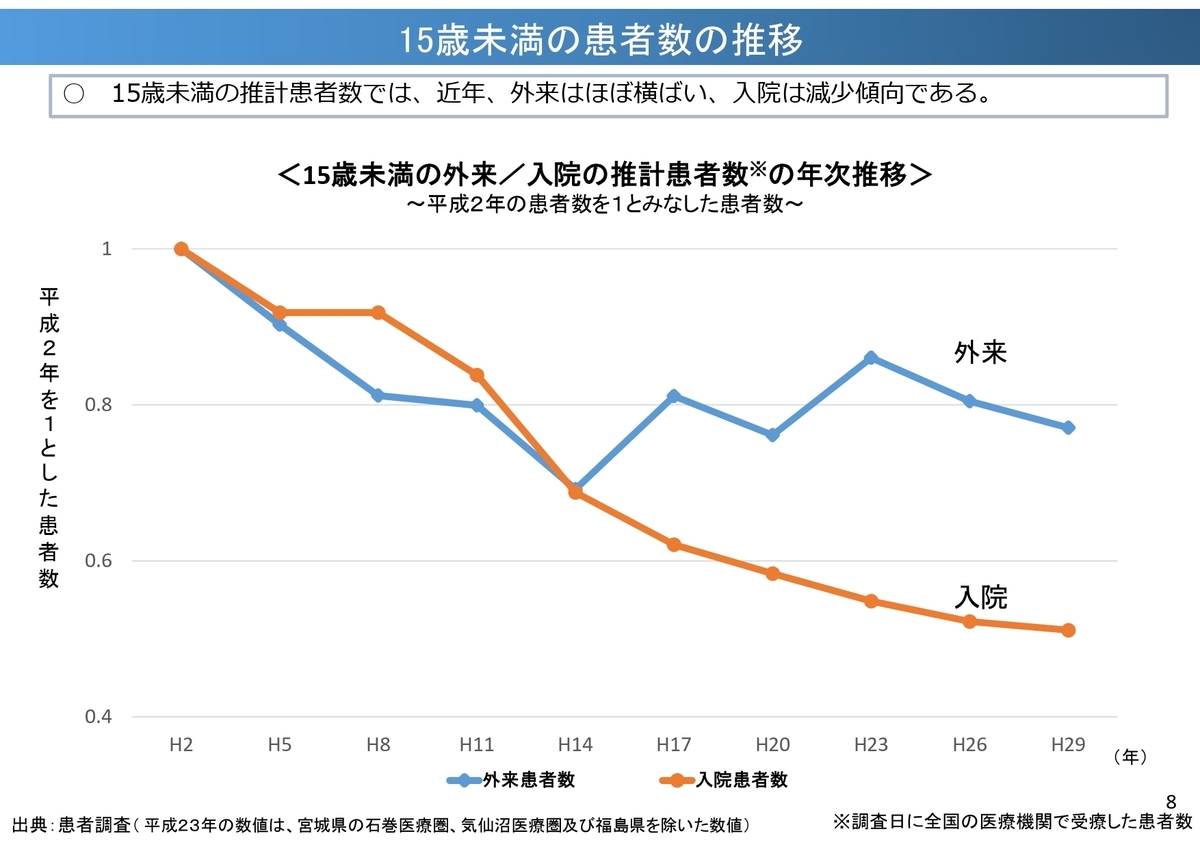
日本の出生数・出生率は減少傾向にあり、15歳未満の入院患者数や小児科を標榜する病院は減少傾向にあります。
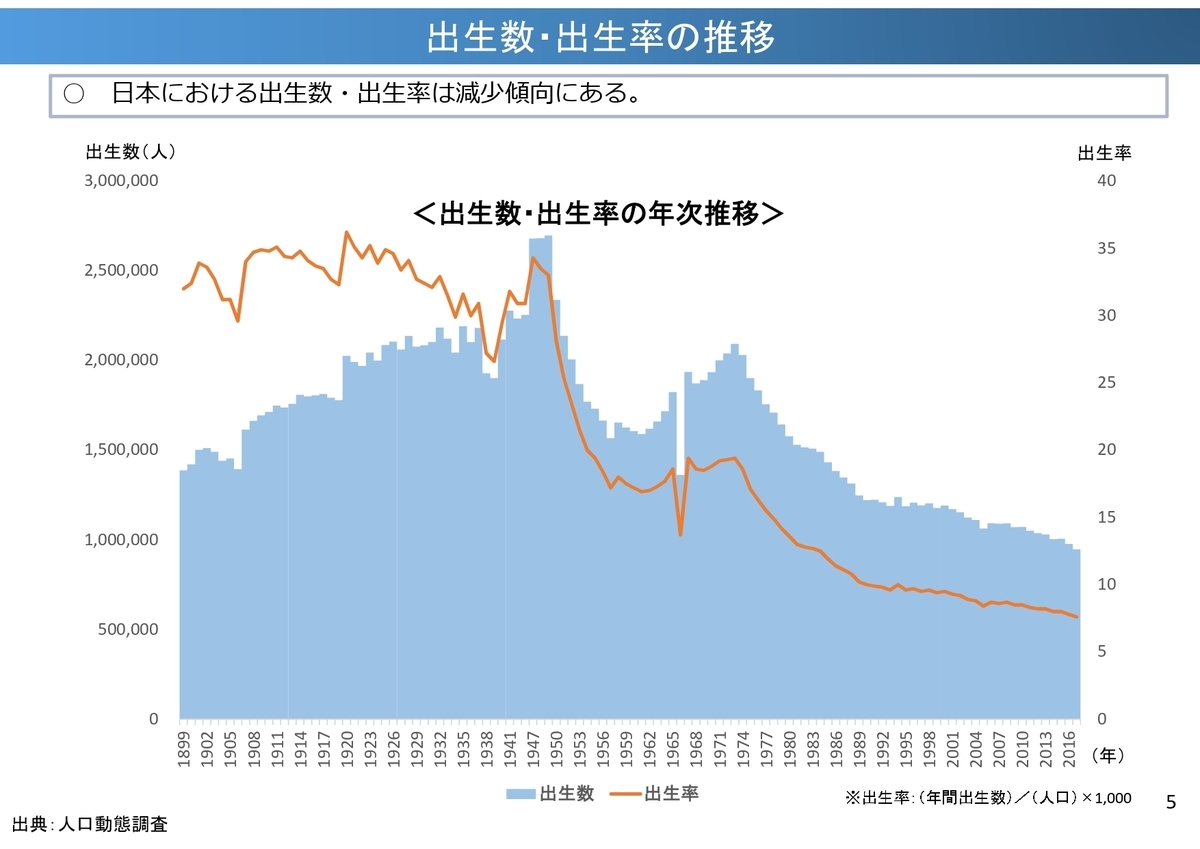
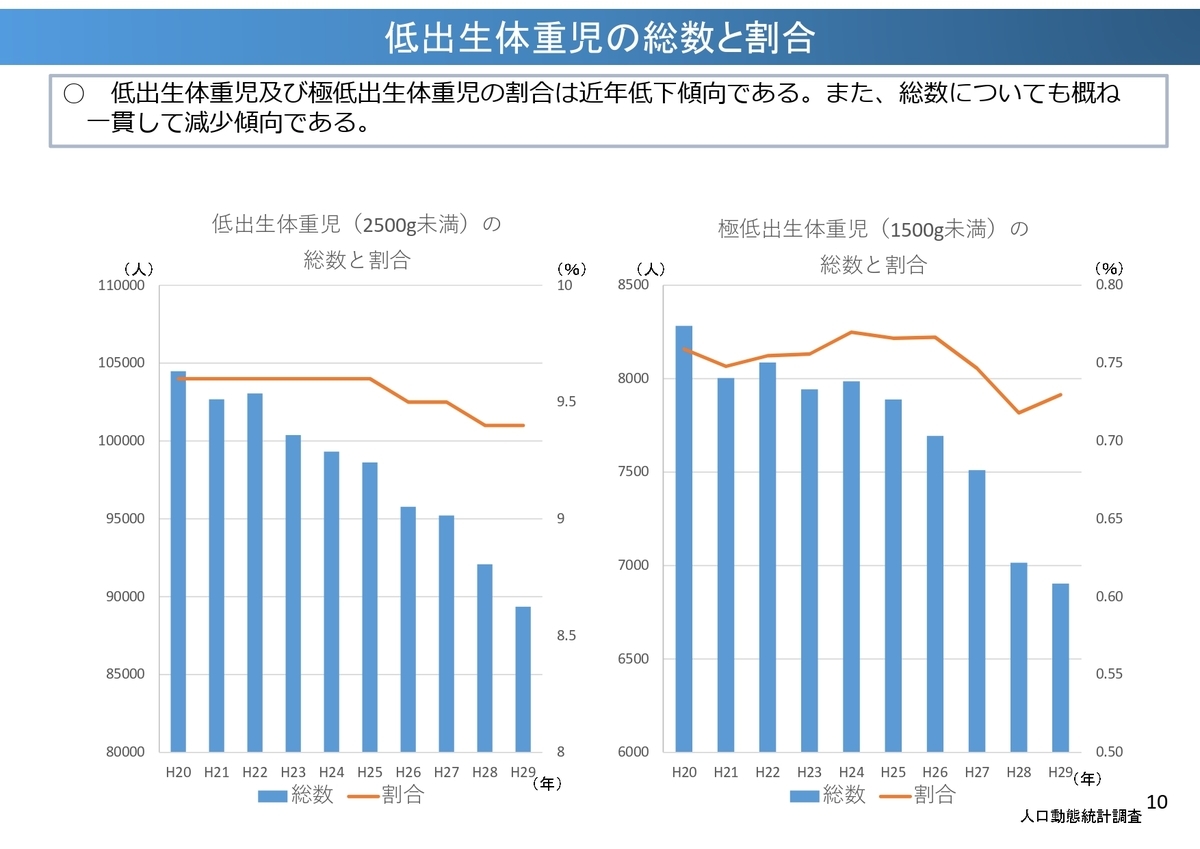
また、低出生体重児(今は未熟児とは言わないそうです)の総数と割合も低下傾向です。
一方で、「新生児集中治療室(NICU)」「小児の集中治療室(PICU)」は増加傾向にある様子。
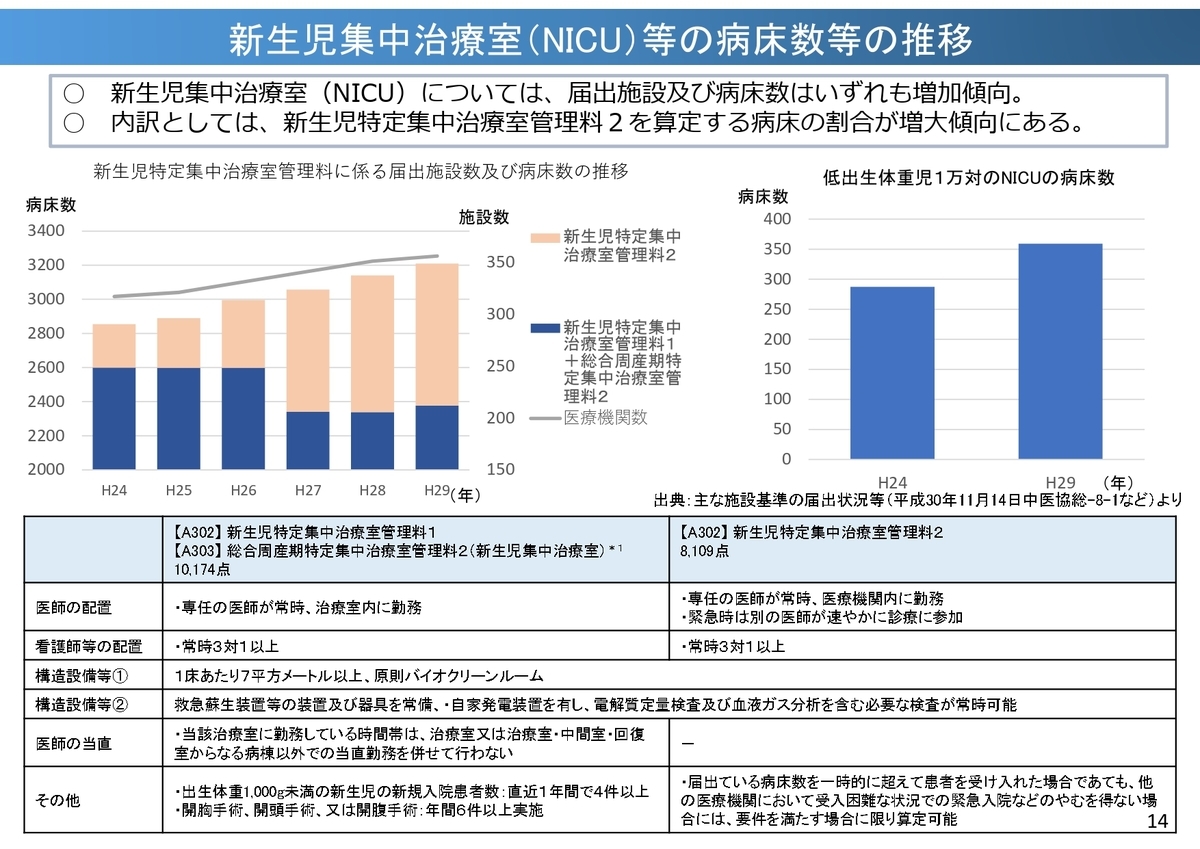
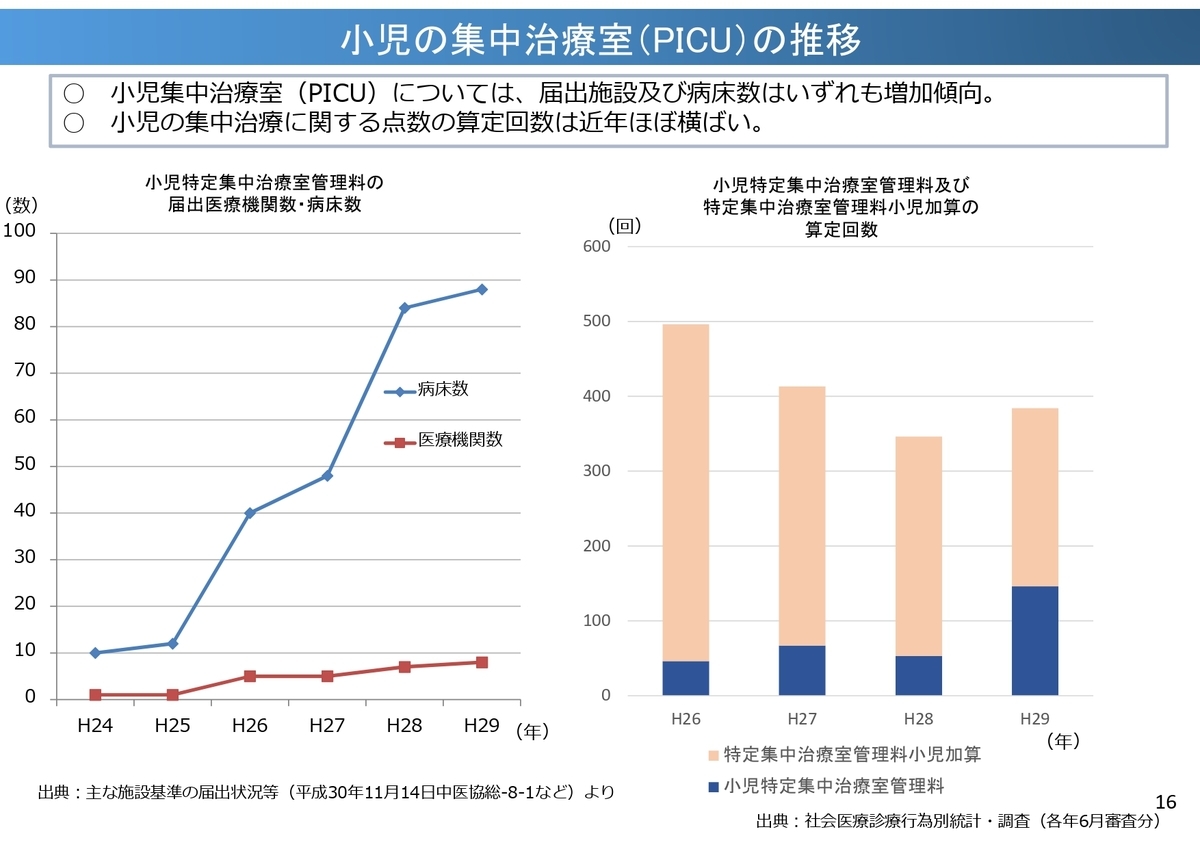
「15歳未満の入院患者が減っている一方で、高額な医療費の算定が可能なNICUやPICUの病床数が増えている」という現象はなぜなのか?、ということが気になりました。(中医協資料には特にその点への解釈なし)
中医協の資料では「少子化が進行し、入院から外来を主体とした医療へ変化する中で、小児の入院・外来のあり方についてどう考えるか」として論点をまとめてあるのですが、入院の論点としては「乳幼児・小児の集中治療室の適切な利用」がその一つになってくる気がします。小児医療は個別的なケアも求められますので、なかなか適正化しにくい領域ではありますが。。
小児の疾患特性の特徴と継続的な診療の重要性
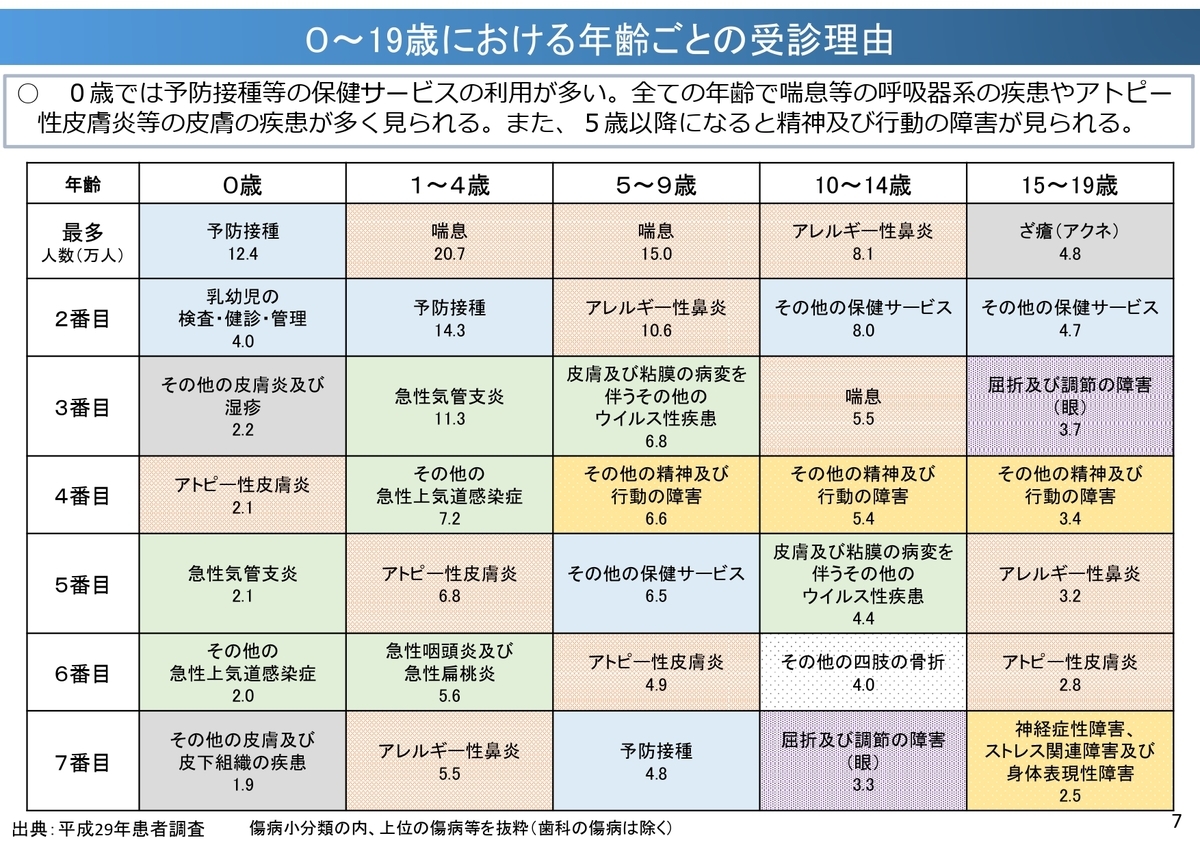
0歳~19歳における年齢ごとの受診理由がまとめられていますが、小児においては比較的どの年代でも、アレルギー関連疾患の受診が多くみられています。
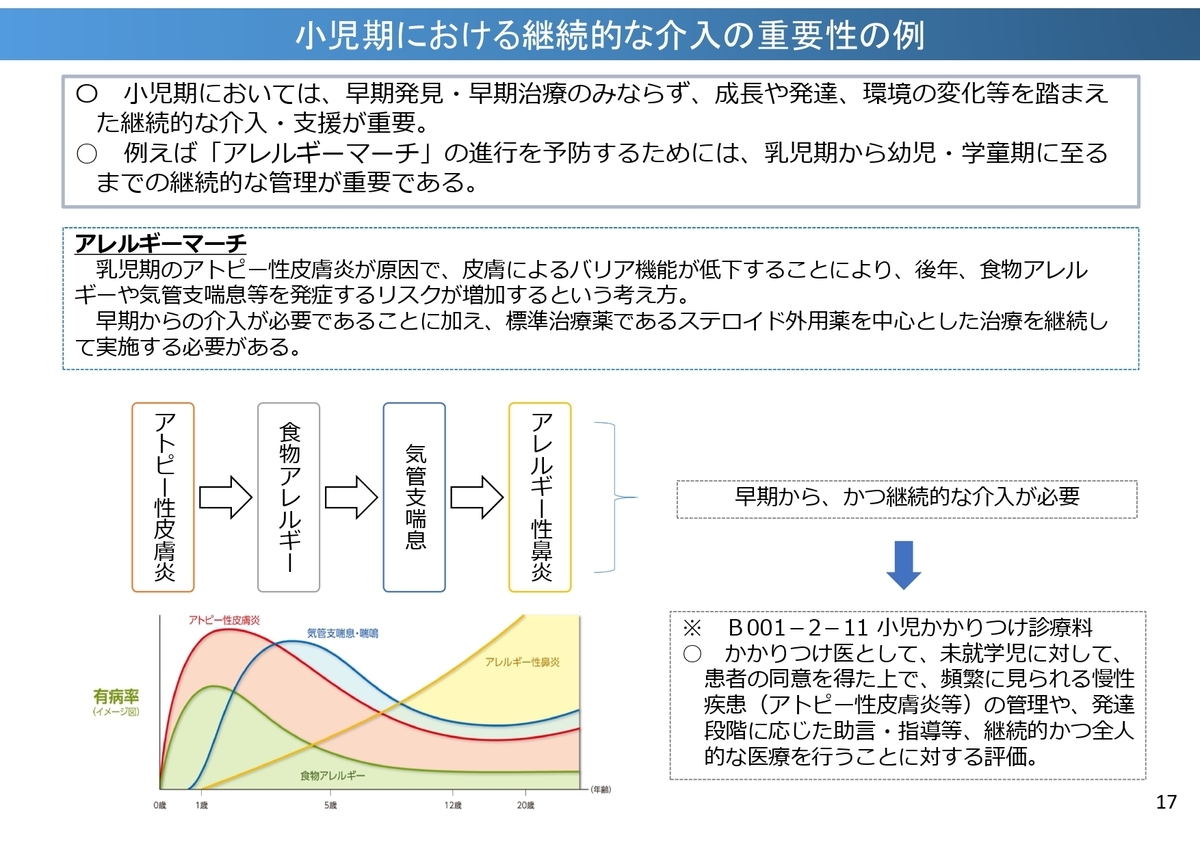
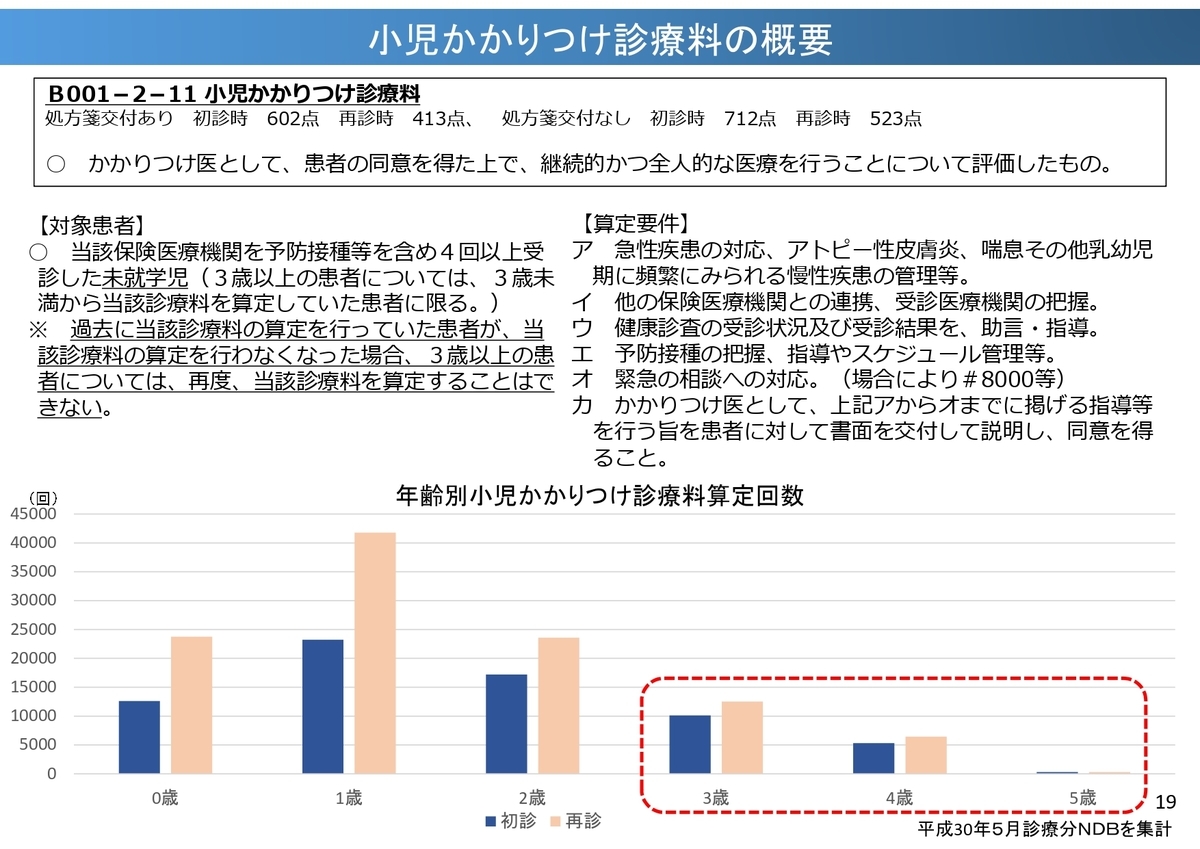
小児の疾患特性を鑑みると、質の高い医療を提供するためには、継続的な介入及び本人の成長や周囲の環境変化等に適切に対応することが重要です。その取り組みへの評価として「小児かかりつけ診療料」の算定が未就学児に対して認められています。
「治療の中心が入院から外来へ」という流れの中で、かかりつけ医での継続的な治療は今後も評価されていきそうですね。
小児期から成人期への移行期医療の課題
近年の小児期医療の進歩により、多くの命が救われてきた一方で、原疾患自体が治癒に至らずに持続したり、合併症が長期に継続したりしながら、思春期、さらには成人期を迎える患者も多くなってきています。
小児期発症疾患の継続診療が必要となる場合、成人期医療への移行が相応しい時期になっても、医療体制や本人の準備が整っていないために、成人期医療への移行が円滑に行われないことがあるようです。
具体的には、以下のような課題点があるとのこと。
- 成人期医療への移行に向けた患者教育
- 成人診療科医師の小児慢性疾患に対する知識・経験の蓄積
- 小児科医と成人診療科医師との連携
- 妊娠・出産・遺伝カウンセリングを含む生殖医療
- 知的障害・発達障害を有する患者への対応
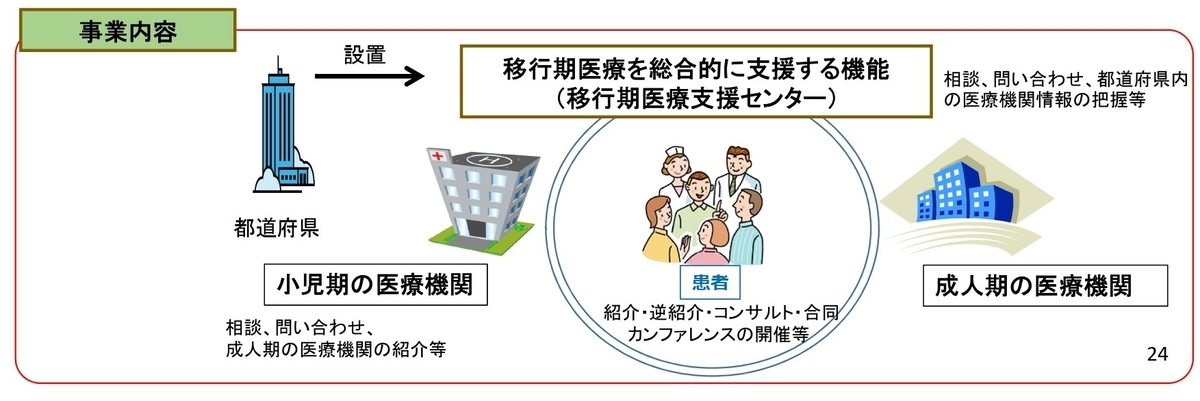
この対策として、「移行期医療支援体制整備事業」という取り組みが行われているようです。
内容としては、小児慢性疾患の児童が成人後も適切な医療を受けられるよう、移行期医療支援コーディネーターを配置するなどし、
・小児期及び成人期を担当する医療従事者間の連携支援など支援体制の整備
・自身の疾病等の理解を深めるなどの自律(自立)支援
を実施するとのこと。
次回以降の改定で、移行期治療への取り組みが診療報酬上でも評価されていくことになっていくかもしれません。
総合病院における小児医療は、経営的には「不採算部門」と数字上は分類されがちですが、絶対に必要な診療領域の一つですので、このような時間や手間のかかる医療にも目を向けられ始めているのはとても良いことだと思います。
まとめ:2020年度改定に向けた乳幼児期~学童期・思春期の論点
大きく、以下の三つが論点とされて、2020年度の改定の内容が具体化されていきそうです。
- 少子化が進行し入院から外来を主体とした医療へ変化する中での、小児の入院・外来のそれぞれのあり方。
- 主な受診理由(疾患等)や小児の疾病特性を踏まえたうえでの、質の高い医療を確保するための継続的な医療のあり方。
- 小児期から成人期にかけて継続的な管理が必要な疾患への診療体制の整備。
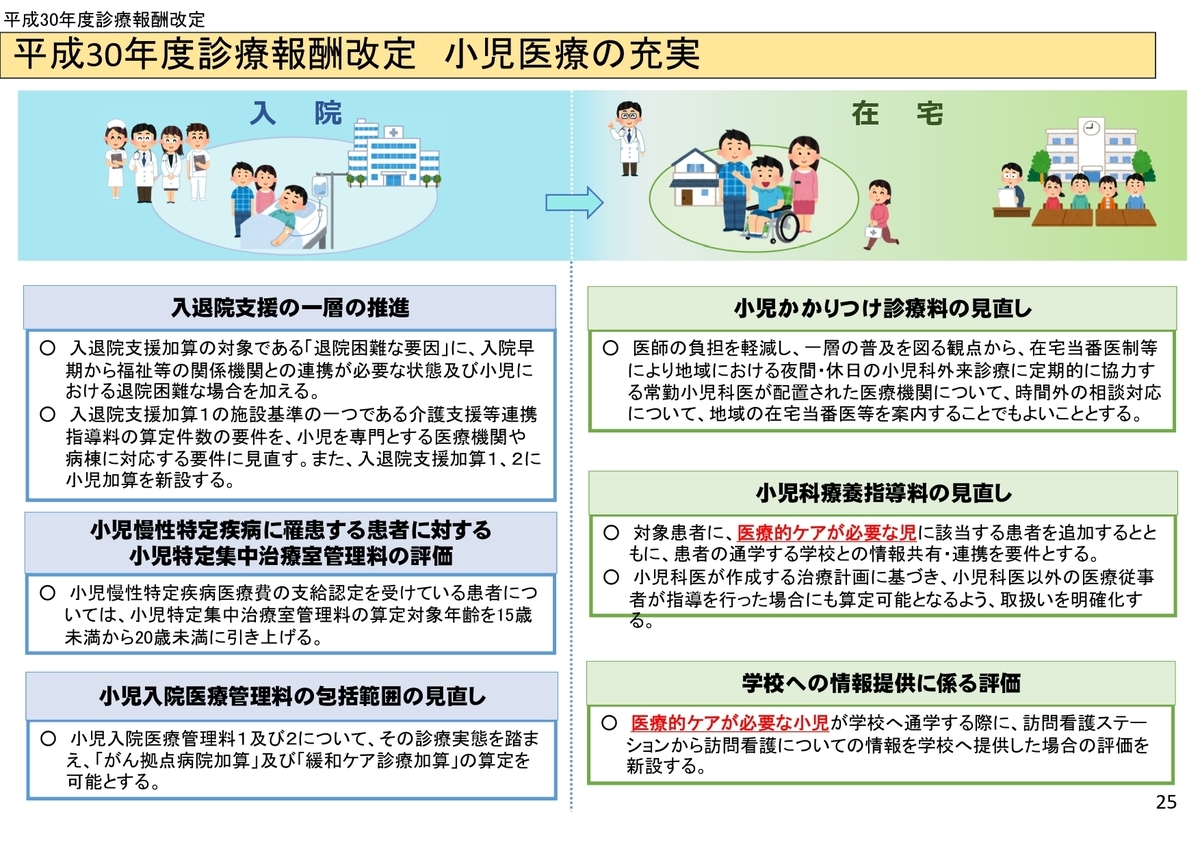
ちなみに2018年度改定では、小児領域で以下のような見直しや評価が行われています。具体的な方向性を引き続きチェックしていきたいと思います。
 -----------------------
-----------------------
その他、過去の中医協まとめの資料はこちらから。